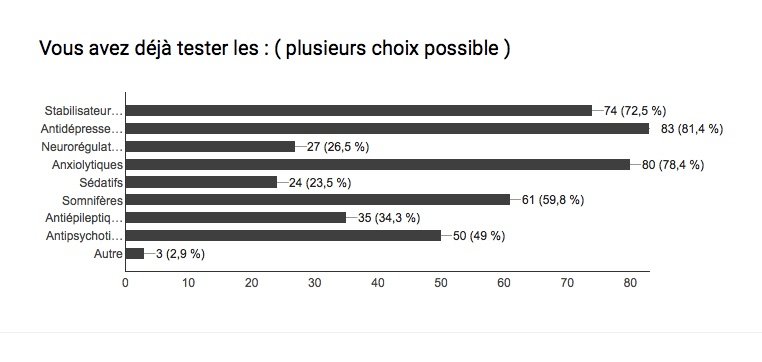
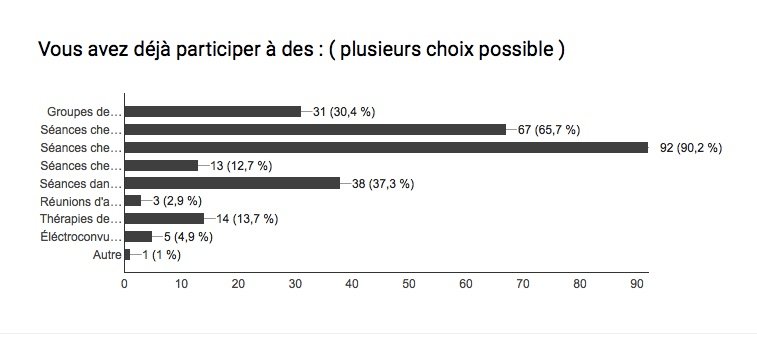
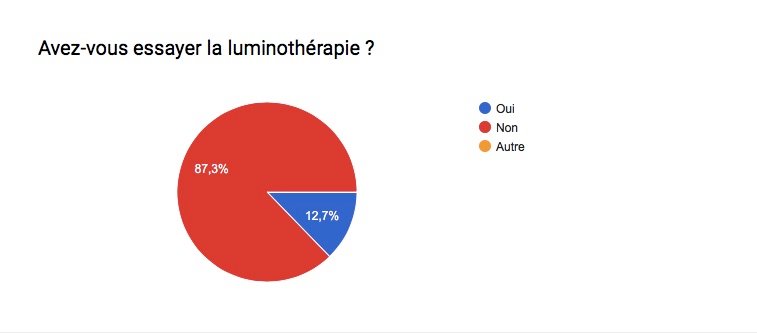
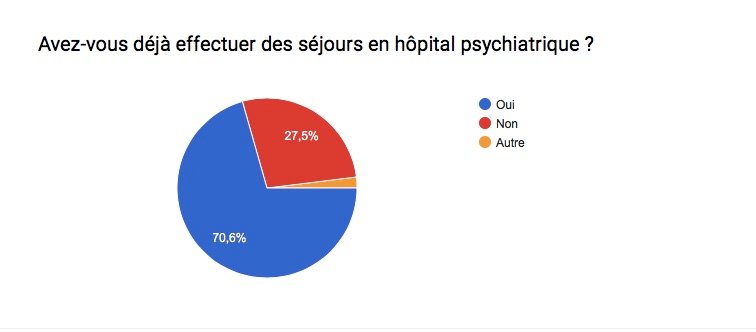
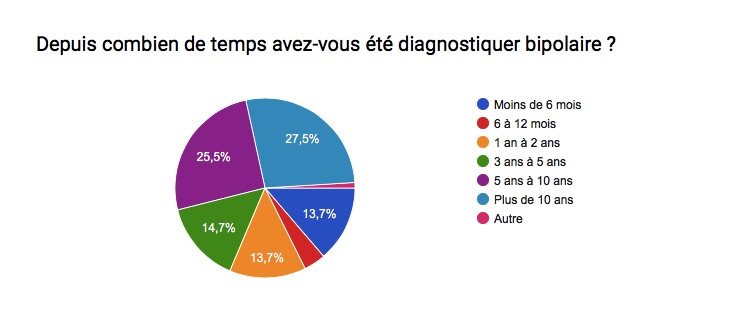
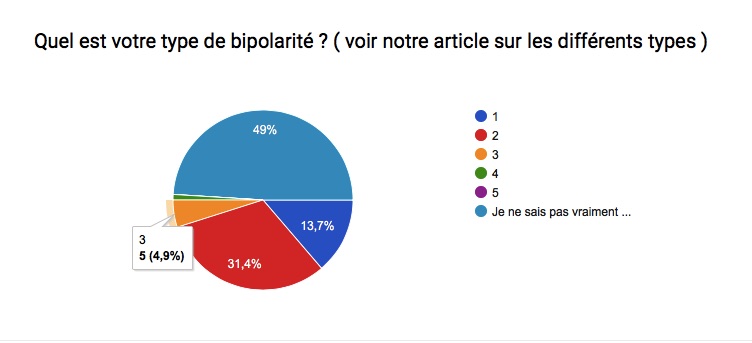
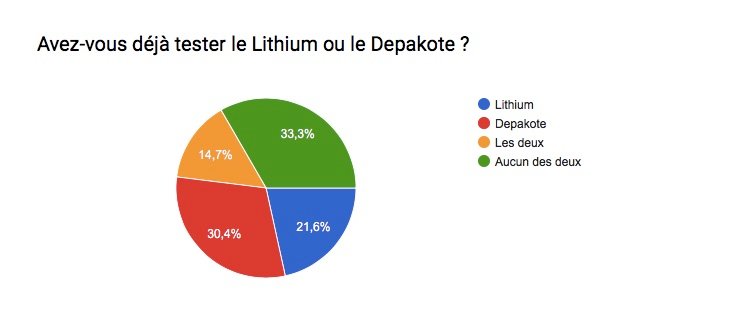
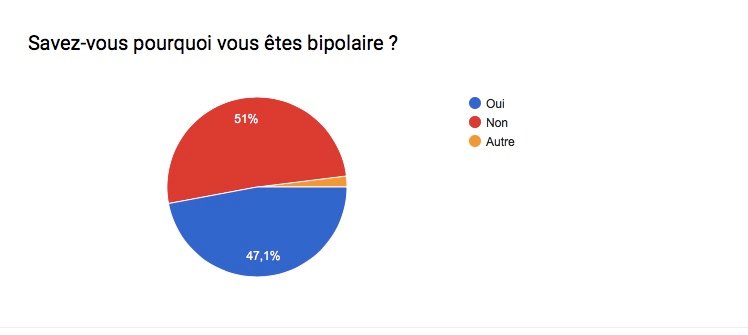
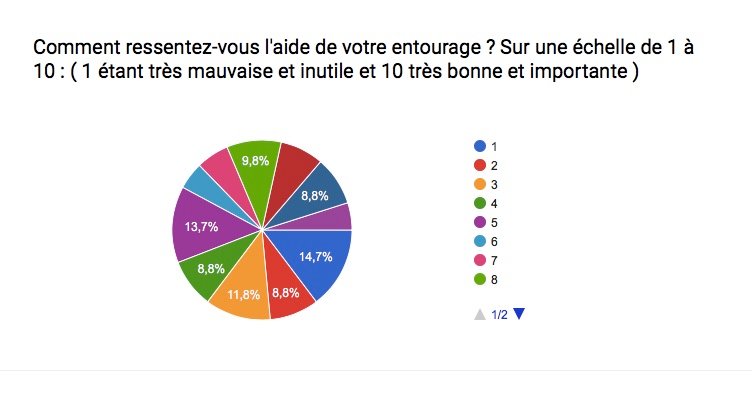
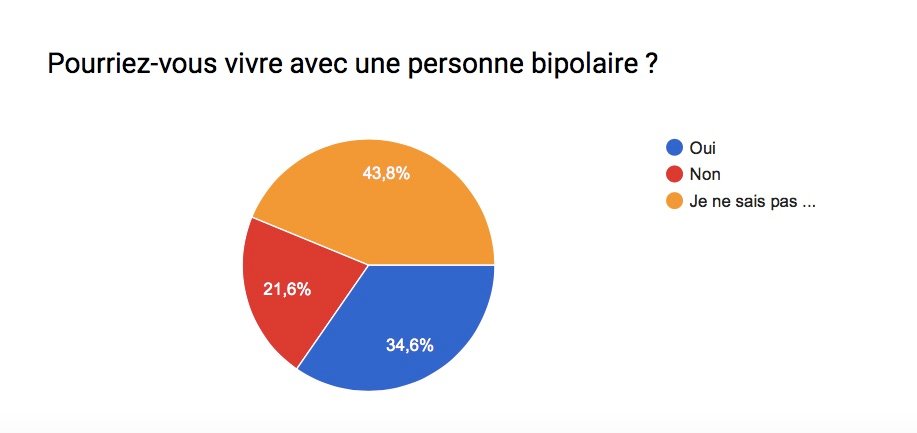
Les troubles bipolaires affectent des millions de personnes à travers le monde; L’humeur et le comportement sont alors troublés . Le taux de suicide et/ou de rechute ( crises ) est également très élevé chez les personnes maniaco-dépressives … Ces statistiques démontrent bien qu’il est très compliqué de trouver un traitement idéal pour cette maladie ! Souvent, il est dit que chaque bipolarité est différente, malgré des symptômes généraux communs, et qu’il faut 1 traitement personnel et adapté à chaque patient .
La présentation de la maladie bipolaire doit donc être prise en considération pour la prescription du meilleur traitement possible; mais la question qu’il faut vraiment se poser est :
Doit-on traiter la maladie ou plutôt chaque symptôme ?
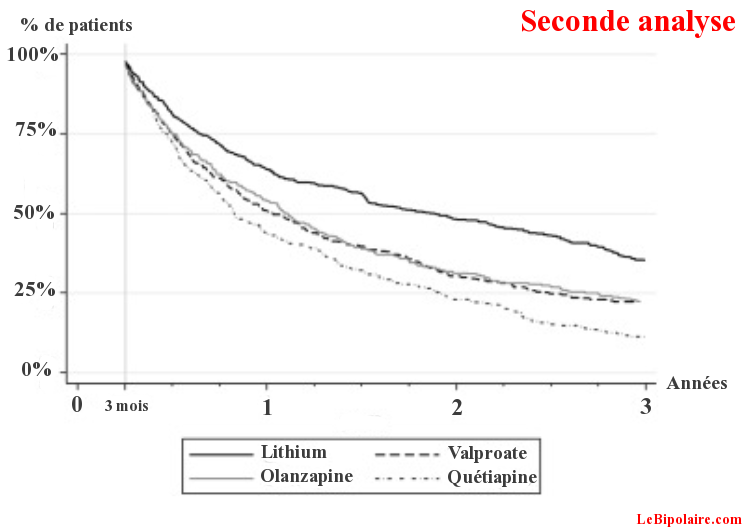
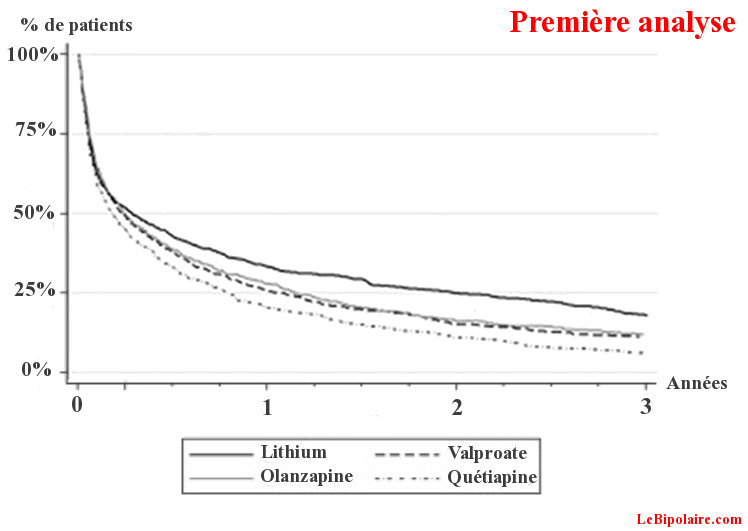
D’autres statistiques révèlent que, chez les personnes bipolaires étant stables, la rechute maniaque ou dépressive s’élève à près de 40% après 1 an de stabilité et plus de 60% après 2 années de période stable …
Le Lithium a, pendant de nombreuses années, été l’un des seuls traitements pour traiter la maniaco-dépression en agissant comme « stabilisateur de l’humeur »; aussi appelé « régulateur » ou « thymorégulateur » . Ce type de traitement nécessite tout de même une surveillance particulièrement contraignante, mais nécessaire afin d’éviter tout désagrément supplémentaire ( comme l’intoxication au lithium ) . Durant ces dernières années, d’autres types de traitements médicamenteux ont été utilisés pour traiter le trouble bipolaire, même si pour la plupart d’entre eux ils ne sont pas conçu pour cette maladie; on appelle cela une « prescription médicamenteuse off label » .
Même s’il est difficile de trouver le bon traitement à sa bipolarité, il faut noter que, suite à une étude sur environ 400 personnes souffrant de troubles bipolaires ( 286 avec un traitement et 118 sans traitement ), seulement 6 personnes se sont suicidées en étant sous traitement, contre 27 sans traitement … Alors, quels sont les traitements efficaces pour traiter cette maladie mentale sur le long terme et suivant les épisodes ( manie et dépression ) ?…
Signification du trouble bipolaire et éléments du diagnostic
2 types principaux de trouble bipolaire existent : Le 1 et le 2 ( 3, 4 et 5 sont secondaires ) . Le trouble bipolaire de type 1 inclut principalement des périodes de manie et des périodes de dépressions majeures; il peut cependant aussi inclure des périodes d’hypomanie . Le trouble bipolaire de type 2 n’inclut pas d’épisode de manie mais au moins 1 épisode d’hypomanie et de dépression majeure . Voici les critères pris en compte pour chaque diagnostic ( manie, hypomanie, dépression, TB1 et TB2 ) .
Critères de diagnostic de la phase maniaque
- Une durée supérieure à 7 jours doit être observée ( inférieure si hospitalisation ) où l’humeur est toujours haute ou le patient est très irritable . La personne doit avoir un niveau d’énergie important ( hyperactivité par exemple ) et avoir des milliers de projets .
- Un état psychotique suite à une forte intensité des symptômes perturbant dangereusement l’humeur et ayant des répercussions néfastes sur la vie sociale et professionnelle du patient .
- Le changement d’humeur du patient ne doit pas être causé par un problème médical tiers ou directement par les effets d’une tierce substance .
- Pendant cette durée, un minimum de 3 symptômes cités ci-dessous doit être visible ( 4 lorsque l’humeur est déjà irritable ) . Les symptômes ne doivent pas être habituels, cela marque un changement significatif dans l’humeur et le comportement de la personne .
- L’estime de soi est importante, ego surdimensionné
- Le besoin de sommeil est faible ( moins de 2H/jour suffisent )
- Un besoin de parler beaucoup, vite et fort bien souvent, logorrhée
- A des milliers de pensées et d’idées en même temps
- Une difficulté pour se concentrer; un manque d’attention
- Une activité physique inhabituelle avec ou sans objectif précis ( sexualité, travail, relation ), une agitation inhabituelle
- Une conduite à risque ( financière, addiction )
Au moins 1 épisode maniaque doit être observé pour établir un diagnostic de troubles bipolaires . Cet épisode est caractérisé par les symptômes ci-dessus ou à cause d’un traitement sous antidépresseur si la période de manie se produit pendant et se poursuit après le traitement .
Critères de diagnostic de la phase hypomaniaque
- Une durée supérieure à 4 jours minimum où est observé un changement d’humeur inhabituel par intermittence . L’humeur est plus élevée qu’en temps normal et le patient est plus irritable . La personne a également une énergie et une activité physique montante .
- Le changement d’humeur du patient ne doit pas être causé par un problème médical tiers ou directement par les effets d’une tierce substance .
- Un changement est identifiable au niveau du comportement de l’individu comparé à son comportement habituel -sans symptômes- .
- Le changement d’humeur et de comportement est perceptible par les proches .
- L’intensité des symptômes n’engendre pas de problèmes graves au niveau social et professionnel . Il n’y a pas d’hospitalisation suite aux symptômes, ni d’épisodes psychotiques .
- Pendant cette durée, un minimum de 3 symptômes cités ci-dessous doit être visible ( 4 lorsque l’humeur est déjà irritable ) . Les symptômes ne doivent pas être habituels, cela marque un changement significatif dans l’humeur et le comportement de la personne .
- L’estime de soi est importante
- Le besoin de sommeil est faible ( moins de 3H/jour suffisent )
- Un besoin de parler beaucoup, vite et fort bien souvent
- A des milliers de pensées et d’idées en même temps
- Une difficulté pour se concentrer; un manque d’attention
- Une activité physique inhabituelle avec ou sans objectif précis ( sexualité, travail, relation ), une agitation inhabituelle
- Une conduite à risque ( financière, addiction )
Critères de diagnostic de la phase de dépression majeure
- Une détresse émotionnelle et physique est perceptible par le manque d’actions quotidiennes
- Le changement d’humeur du patient ne doit pas être causé par un problème médical tiers ou directement par les effets d’une tierce substance .
- Une durée supérieure à 15 jours minimum où le patient présente au moins 5 symptômes cités ci-dessous . Ces symptômes ne doivent pas être causés par un problème médical tiers et sont anormaux par rapport au comportement habituel de la personne . Le patient doit cependant éprouver obligatoirement soit une humeur dépressive, soit de l’anhédonie ( perte d’intérêts, émotions, plaisirs ) comme principal symptôme des 5 minimums .
- Perte ou augmentation de l’appétit / Perte ou gain de poids non désiré
- Perte ou augmentation du besoin de sommeil
- Agitation ou ralentissement de l’activité physique
- Sensation d’être toujours fatigué avec un manque d’énergie constant
- Ressentir le sentiment de culpabilité plus ou moins intensément
- Des difficultés pour se concentrer et/ou ne pas arriver à prendre une décision pour la plupart des choses
- Des idées / envies suicidaires fréquentes, avec ou sans passage à l’acte
Critères de diagnostic pour le trouble bipolaire de type 1
- Au moins 1 épisode de manie qui répond aux critères de diagnostic de la phase maniaque .
- L’épisode de manie ou l’épisode de dépression ne peuvent pas être diagnostiqués comme un trouble psychotique différent .
Critères de diagnostic pour le trouble bipolaire de type 2
- Au moins 1 épisode d’hypomanie qui répond aux critères de diagnostic de la phase hypomaniaque et 1 épisode de dépression majeure qui correspond aux critères de diagnostic de la phase de dépression majeure .
- Aucun épisode maniaque n’a été observé auparavant .
- L’épisode d’hypomanie ou l’épisode de dépression majeure ne peuvent pas être diagnostiqués comme un trouble psychotique différent .
- Le patient souffre d’une grande détresse émotionnelle et/ou physique qui se répercute sur les actions de la vie quotidienne . Cette détresse est principalement liée aux troubles de l’humeur qu’engendrent l’état dépressif et des transitions entre l’hypomanie et la dépression .
Les méthodes de traitement pour le trouble bipolaire selon la période
Chaque période du trouble bipolaire a son propre traitement adapté : la dépression bipolaire, la phase maniaque et la phase euthymique ( de stabilité ) . Il existe des milliers de combinaisons possibles pour traiter ces périodes, mais certaines ont obtenu de meilleurs résultats auprès d’une large population de patients bipolaires . Bien évidemment, on ne parle pas de médicaments qui sont propulsés par les labos, uniquement des médicaments qui ont fonctionné .
Traitement anti-maniaque
L’Halopéridol, l’Olanzapine et la Rispéridone sont généralement les options de traitement anti-maniaque les plus bénéfiques contre les crises aiguës . C’est un rapport complet de Cipriani ( Psy ), contenant près de 70 études complètes sur le traitement contre les épisodes maniaques et leurs crises pendant plus de 5 années, qui détermine cette conclusion . Les patients étaient principalement des maniaco-dépressifs de type 1 . Pour ces études, les effets positifs des traitements ont été déterminés par l’intensité des symptômes menant à une réduction du traitement considérant le patient comme stabilisé . La prise moyenne du traitement anti-maniaque était légèrement inférieure à 1 mois . Les autres médicaments utilisés, demeurant moins efficaces, étaient le Valproate, la Gabapentine, le Topiramate, la Lamotrigine et la Ziprasidone . La Quétiapine a été considérée comme acceptable . La Quétiapine a également beaucoup d’effets positifs contre les crises de manie et est plutôt bien acceptée par les patients, tout comme la Rispéridone, l’Halopéridol et l’Olanzapine; contrairement au Lithium, Topiramate, Lamotrigine et Gabapentine qui se sont révélés être plus difficilement acceptables par l’organisme .
Un autre professeur en psychiatrie ( Yildiz ) a aussi mené plusieurs études sur les traitements de crise contre la manie, mais cette fois-ci en prenant en considération le type du médicament ( antipsychotique, thymorégulateur, etc etc … ) par rapport à la réponse positive . Il a été conclu que les antipsychotiques atypiques ainsi que l’Halopéridol ( antipsychotique typique ) se sont révélés être plus efficaces comparés aux thymorégulateurs, comme le Lithium, et aux anti-épileptiques utilisés en tant que régulateurs, comme le Valproate et la Carbamazépine, pour contrer les crises de manie aiguës . Il n’a pas pu être déterminé une efficacité supérieure personnelle entre les antipsychotiques atypiques .
On sait très bien qu’une personne bipolaire en crise maniaque peut être hospitalisée et avoir un comportement dangereux pour l’entourage, mais aussi pour elle-même ( pensées suicidaires, état psychotique grave avec hallucinations, agressivité / violences ) . Pour ces personnes, le traitement ne doit jamais être arrêté et l’association médicamenteuse antipsychotique + thymorégulateur semble être très bénéfique ( +20% ) .
Si certains patients n’arrivent pas à se stabiliser avec ce type de combinaison, une permutation des médicaments peut être envisageable; par exemple un patient sous Lithium peut passer au Valproate ( vice-versa ) et un antipsychotique 2nde génération peut être changé tout en gardant les meilleurs ( Olanzapine, Halopéridol, Quétiapine ou Rispéridone ) .
Si, même en changeant les combinaisons de médicaments plusieurs fois, le patient n’arrive pas à se stabiliser, alors l’électroconvulsivothérapie ( ECT ) peut être une solution de dernier recours .
Traitement anti-dépression bipolaire
On sait que les antidépresseurs peuvent parfois accentuer la venue d’un état maniaque ou mixte chez les patients souffrant de bipolarité; c’est pour cela que la dépression bipolaire majeure est particulièrement difficile à traiter .
W. Bobo, psychiatre américain, est contre le traitement de la dépression bipolaire par les antidépresseurs en mono traitement sur la continuité . Cependant, en utilisation restreinte, les antidépresseurs + antipsychotiques ou thymorégulateurs semblent être une bonne combinaison contre la dépression majeure chez le bipolaire en crise . La combinaison médicamenteuse qui semble la plus efficace contre la phase dépressive est la Fluoxétine + l’Olanzapine . La Quétiapine obtient également de bonnes réponses en association avec un antidépresseur ISRS .
Traitement euthymique ( stabilisation / régulation )
7 médicaments sont considérés comme bénéfiques pour le traitement de stabilisation du trouble bipolaire :
- Le Lithium ( Teralithe )
- La Lamotrigine ( Lamictal )
- L’Olanzapine ( Zyprexa )
- La Quétiapine ( Xeroquel )
- La Ziprasidone ( ( Zeldox )
- La Rispéridone ( Risperdal )
- L’Aripiprazole ( Abilify )
Généralement, un patient bipolaire a une polarité plus fréquente et plus intense que l’autre ( dépression ou manie ), ce qui est très important pour l’adaptation du traitement du trouble bipolaire dans sa forme régulière .
En ce qui concerne la prévention contre les rechutes dépressives, la Lamotrigine et la Quétiapine semblent être les plus efficaces pour les bipolaires étant sensibles aux crises dépressives, tandis que le Lithium, l’Aripiprazole, l’Olanzapine et la Rispéridone semblent être les traitements les plus bénéfiques contre les rechutes de manie; La Ziprasidone et la Quétiapine peuvent aussi être efficaces contre la rechute des crises maniaques s’il y a une combinaison avec un stabilisateur d’humeur .
Miura, psychiatre, a indiqué que, sur le long terme, le Lithium semble être la meilleure option de traitement en première ligne pour la prévention des rechutes générales, mais si le patient a une polarité prédominante ( dépression ou maniaque ), l’Olanzapine serait plus efficace; La Quétiapine serait aussi plus efficace si le bipolaire a une polarité prédominante dépressive .
D’autres études ont été menées, comme pour comparer les antipsychotiques atypiques et le Lithium en mono traitement . Le Lithium reste alors bien supérieur aux antipsychotiques de seconde génération quand il n’y a qu’un seul médicament pour traiter le trouble bipolaire ( temps x2 ) . Cela prouve encore une fois que le Lithium reste le médicament de première ligne comme traitement de prévention des rechutes des troubles bipolaires; les antipsychotiques restent seulement une substitution en cas d’intolérances, ou un excellent complément en cas de crises sévères .
Pour résumer le traitement de stabilisation :
- 1ère ligne = Lithium
- 2ème ligne ( en cas d’intolérance au Lithium par exemple ) = Valproate, Quétiapine ou Lamotrigine
- 3ème ligne ( en cas d’échec ) = Lithium ou Valproate avec un antipsychotique .
Conclusion des traitements pour la bipolarité
Nous n’avons pas parlé significativement des traitements contre l’hypomanie ( où le thymorégulateur peut facilement être un anti-épileptique tout en étant très efficace par exemple ), ni des médicaments injectables à action prolongée ( efficace contre les patients non-assidus envers leur traitement médicamenteux ! ); peut-être dans un prochain article !
Cependant, nous pouvons conclure qu’il reste encore beaucoup de travail en ce qui concerne la recherche de médicaments pour guérir chaque type de trouble bipolaire efficacement .
Je pense personnellement que les types de bipolarité devraient être plus mis en avant dans l’adaptation des médicaments .
On s’aperçoit aussi que le taux de rechute est encore trop important chez les bipolaires ( moins de 3 ans de stabilité chez plus de 85% des patients dits « stabilisés » ) . Cela prouve que les médicaments actuels ne sont pas encore au point concernant l’évolution de la maladie sur le long terme; Bien évidemment, il ne s’agit pas que de médicaments . Les traitements doivent encore évoluer et d’autres s(er)ont à découvrir …
Un patient sous traitement doit être suivi minutieusement; ce qui n’est pas encore le cas chez la plupart des patients bipolaires ( suivi psychiatrique non-régulier par exemple ) . Un suivi des médicaments antérieurs doit être tenu à jour par le référent médical en cas de crises / rechutes ( c’est aussi rare ! ) . Les patients bipolaires et dépressifs ne doivent pas être traités uniquement avec un antidépresseur ( prescription omniprésente chez certains professionnels de santé ! ) . Quand une crise est finie, l’arrêt du médicament ne doit pas être envisagé, mais plutôt le maintien du médicament avec une réadaptation de la posologie par exemple .
Un jour, peut-être, un traitement bipolaire ultime simple existera …

Source : American Psychiatric Association